Mogen verpleegkundigen (nog) op materniteit werken?
Per januari 2016 (Mr. Marlies Eggermont)
A. Probleemstelling
Welk diploma moet men hebben om op materniteit te werken?
Mogen verpleegkundigen (nog) op materniteit werken?
B. Algemeen wettelijk kader
Artikels 31-33 en 40-43 Richtlijn van het Europees Parlement en de Raad nr. 2005/36/EG van 2005 betreffende de erkenning van beroepskwalificaties (Europese richtlijn over gereglementeerde beroepen)
Artikels 45-64 Gecoördineerde wet 10 mei 2015 betreffende de uitoefening van de gezondheidszorgberoepen, BS 18 juni 2015 (WUG)
KB 1 februari 1991 betreffende de uitoefening van het beroep van vroedvrouw, BS 6 april 1991
KB 18 juni 1990 houdende vaststelling van de technische verpleegkundige prestaties en de lijst van de handelingen die door een geneesheer aan beoefenaars van de verpleegkunde kunnen worden toevertrouwd, alsmede de wijze van uitvoering van die prestaties en handelingen en de kwalificatievereisten waaraan de beoefenaars van de verpleegkunde moeten voldoen, BS 26 juli
1990
KB 23 oktober 1964 tot bepaling van de normen die door de ziekenhuizen en hun diensten moeten worden nageleefd, BS 7 november 1964, bijlage artikel N5 (erkenningsnormen materniteit, kenletter M)
C. Advies
Er zijn drie zaken belangrijk: 1) de wettelijke bevoegdheid van de vroedvrouw en de verpleegkundige en 2) de kwalificatie van de patiënt (baby of moeder) en 3) de verplichting tot het bieden van kwalitatieve zorgverlening.
1. Volledige bevoegdheid vroedvrouw op materniteit
De vroedvrouw beoefent de verloskunde (= tak van de geneeskunde) en is ertoe gemachtigd de praktijk van de normale bevallingen te doen, overeenkomstig artikel 62 WUG en het KB van 1991 betreffende de uitoefening van het beroep van vroedvrouw:
Artikel 62 WUG:
§ 1. Zonder afbreuk te doen aan de uitoefening van de geneeskunde zoals bepaald in
artikel 2 wordt onder de uitoefening van het beroep van vroedvrouw verstaan :
1° het autonoom uitvoeren van de volgende activiteiten :
a) diagnose van de zwangerschap;
b) toezicht op, zorg en advies aan de vrouw tijdens de zwangerschap, de bevalling en
de periode na de bevalling;
Artikel 2 KB 1991:
De houder of houdster van de beroepstitel van vroedvrouw dient over het nodige materieel te beschikken om:
- ter voorbereiding van de bevalling, aan de ouders raadgevingen te verstrekken over hygiëne en voeding;
- de diagnose van de zwangerschap te stellen;
- de zwangerschap te volgen;
- de bevalling uit te voeren en de eerste zorgen aan de pasgeborene toe te dienen;
- tijdens het post-partum de verzorging te verzekeren en het toezicht uit te oefenen.
De verzorging van de pasbevallen vrouw op de materniteit is dus een voorbehouden bevoegdheid voor de vroedvrouw.
2. Zeer beperkte bevoegdheid van verpleegkundige op materniteit
Verpleegkundigen zijn wettelijk bevoegd om onder bepaalde voorwaarden verpleegkundige handelingen te stellen ten aanzien van zwangeren en bevallen vrouwen.
Door het arrest van de Raad van State van 21 september 1993 werd de bevoegdheid van de verpleegkundige in het verloskundig domein zeer sterk gereduceerd:
“In bijlage I bij het koninklijk besluit van 18 juni 1990 worden de volgende woorden geschrapt:
- in punt 1.4. Urogenitaal stelsel "en verloskunde";
- in punt 1.8. Bijzondere technieken "afkolving van de moedermelk";
- in punt 7. Assistentie bij medische handelingen "voorbereiding en assistentie bij bevallingen".(1)
Met artikel 7 van het KB van 13 juli 2006, heeft de wetgever de lijst met verpleegkundige C- handelingen (medisch toevertrouwde handelingen) uitgebreid met:
- Voorbereiding, assistentie, instrumenteren en post-operatieve zorg bij keizersnede
- Het uitvoeren van de A, B en C-handelingen tijdens de zwangerschap, de bevalling en het postpartum, in zover deze betrekking hebben op pathologie of afwijkingen al dan niet veroorzaakt door de zwangerschap en in het kader van de multidisciplinaire samenwerking binnen de voor de betrokken pathologie gespecialiseerde diensten.(²)
Hierdoor mag de verpleegkundige op gespecialiseerde diensten zoals bijvoorbeeld oncologie, intensieve zorgen, operatiekwartier, spoed, enz… een zwangere of bevallen vrouw verzorgen binnen het kader van de wettelijk toegelaten verpleegkundige handelingen.
Het verzorgen van een bevallen vrouw op een materniteit is voor een verpleegkundige niet toegelaten, vermits er geen sprake is van een opname (wegens een bepaalde pathologie) op een gespecialiseerde dienst. Het assisteren bij borstvoeding of afkolven is ook een voorbehouden handeling voor de vroedvrouw. De patiënt is hier immers de vrouw en niet de baby.
De toegelaten verpleegkundige handelingen op een materniteit beperken zich tot de verzorging van de baby, terug vrij beperkt. De expertise van de verpleegkundige wordt vooral ingezet bij de zieke neonaat, op diensten zoals N* en NICU, conform de personeelsnormen en het KB van 1990:
1. Behandelingen
1.8. Bijzondere technieken
B1 - Verpleegkundige zorgen aan en toezicht op prematuren met gebruik van incubator.
2. Voedsel- en vochttoediening
B1 Enterale vocht- en voedseltoediening, dus via het maag-en darmkanaal (via mond, sonde, rectaal).
B2 Parenterale voeding, dus via injectie.
3. Kwalitatieve zorgverlening
Volgens de wet op de patiëntenrechten van 2002 heeft elke patiënt recht op kwaliteitsvolle dienstverlening. Dit impliceert verzorgd worden door gekwalificeerd personeel, dit is onder meer wettelijke bevoegd zijn en de juiste opleiding hebben genoten. De WUG legt de bevoegdheid voor de begeleiding bij zwangerschap, bevalling en postpartum bij de vroedvrouw, in overeenstemming met de richtlijn van het Europees Parlement en de Raad nr. 2005/36/EG van 2005 betreffende de erkenning van beroepskwalificaties.(3) Eén van de minimale bevoegdheden van de vroedvrouw is onder meer:
“i) de kraamvrouw verzorgen, toezien op de gevolgen van de bevalling voor de moeder en alle nuttige adviezen verstrekken aan de moeder met betrekking tot de kinderverzorging, zodat de pasgeborene in de beste omstandigheden kan worden grootgebracht”.
Volgens het KB van 23 oktober 1964 tot bepaling van de normen die door de ziekenhuizen en hun diensten moeten worden nageleefd, moet een materniteit de volgende organisatienormen in acht nemen:
- “tenminste 1 hoofdvroedvrouw (desnoods hoofdverpleegkundige)
- voldoende vroedvrouwen om de vereiste permanentie aan vroedvrouwen 24 uur op 24 te verzekeren
- het nodige aantal gekwalificeerde verpleegkundigen en verzorgend personeel in functie van de verpleegkundige en verzorgingsbehoeften”.
In België is geopteerd om een duidelijk onderscheid te maken tussen de diensten waar verpleegkundigen werkzaam zijn (rekening houdend met het belang van beroepstitels op gespecialiseerde diensten) en de diensten waar vroedvrouwen tewerkgesteld worden.
In de toekomst zullen de vroedvrouwen die hun diploma hebben behaald na 1 oktober 2018, alleen verpleegkundige handelingen mogen stellen binnen het terrein van de verloskunde (materniteit en verloskamer), de fertiliteitsbehandeling, de gynaecologie en de neonatologie (NICU en N*-dienst) (4). Deze wettelijke afbakening bestond reeds vanaf 2001, maar bleef dode letter gelet op de vertraging van de inwerkintreding via een koninklijk besluit.(5)
Enerzijds roept dit een halt toe aan de algemene inzetbaarheid van vroedvrouwen in de ziekenhuizen (bijvoorbeeld op de pediatrie) en de thuisverpleging. Anderzijds is het een verdere stap in de profilering van het beroep, dat een specialisatie inhoudt binnen de geneeskunde en niet de verpleegkunde.
Daarbij komt nog de verkorte ligduur in de ziekenhuizen na een bevalling, cfr. artikel 46bis van het KB van 25 april 2002 betreffende de vaststelling en de vereffening van het budget van financiële middelen van de ziekenhuizen. Kwaliteit bieden in een korte tijdspanne en zorgen voor continuïteit van de zorgverlening (door het inzetten van vroedvrouwen in de extramurale zorg) wint dus nog aan belang.
Besluit
De expertise van een verpleegkundige kan onvoldoende benut worden op een materniteit, vermits juridisch gezien (zowel naar wettelijke bevoegdheid als naar erkenningsnormen in de ziekenhuizen toe), de vroedvrouwen op deze dienst ingezet worden.
(1). Raad van State 21 september 1993, arrrestnr. 44144
(2). BS 7 augustus 20016
(3). Art. 42 richtlijn Europees Parlement en Raad nr. 2005/36/EG van 7 september 2005 betreffende de erkenning van
beroepskwalificaties, Pb. L. 30 september 2005, afl. 255, 45.
(4). Artikel 45, §1 WUG.
(5). Artikel 34 wet 10 augustus 2001 houdende maatregelen inzake gezondheidszorg zou artikel 21quater, § 4 WUG in die mate wijzigen dat de vroedvrouw (zonder het diploma van verpleegkundige) die haar diploma behaalt voor 1 oktober van het vierde jaar na inwerkingtreding van artikel 34 alleen nog maar verpleegkundige handelingen zal mogen stellen binnen het terrein van de verloskunde, de fertiliteitsbehandeling en de neonatologie.
Is het wettelijk toegestaan dat de vroedvrouw prostaglandines intra-cervicaal toedient?
Per januari 2016 (Mr. Marlies Eggermont)
A. Probleemstelling
Is het wettelijk toegestaan dat de vroedvrouw prostaglandines intra-cervicaal toedient?
B. Algemeen wettelijk kader
Artikels 62-64 Gecoördineerde wet 10 mei 2015 betreffende de uitoefening van de gezondheidsberoepen, BS 18 juni 2015 (WUG)
Koninklijk besluit 1 februari 1991 betreffende de uitoefening van het beroep van vroedvrouw, BS 6 april 1991 (KB 1991)
C. Advies
Het kunstmatig op gang brengen van de baring (inductie) of stimulatie valt buiten de autonomie van de vroedvrouw. Dus het toedienen van prostaglandines gebeurt onder de verantwoordelijkheid van de arts, overeenkomstig artikel 62 §1,2° WUG:
"Zonder afbreuk te doen aan de uitoefening van de geneeskunde zoals bepaald in artikel 3 wordt onder de uitoefening van het beroep van vroedvrouw verstaan: het meewerken, samen met de arts, en onder diens verantwoordelijkheid, aan de opvang en de behandeling van vruchtbaarheidsproblemen, van zwangerschappen en bevallingen met verhoogd risico en van pasgeborenen die in levensbedreigende of bijzondere ziektecondities verkeren, alsook aan de zorg die in die gevallen moet worden verleend."
Het handelen onder de verantwoordelijkheid van de arts is echter geen vrijgeleide om de grenzen van het bevoegdheidsterrein te overschrijden. Het is de vroedvrouw immers niet toegelaten om kunstmatig de cervix te dilateren, overeenkomstig artikel 6, § 1,1. KB 1991:
Het is de houder of houdster van de beroepstitel van vroedvrouw inzonderheid verboden de volgende handelingen te verrichten:
Kunstmatige dilatatie van de baarmoederhals;
Besluit
Het toedienen van prostaglandines intra-cervicaal is niet toegelaten voor de vroedvrouw. Intravaginaal kan het wel, maar dan onder de verantwoordelijkheid van de arts.
Mag een vroedvrouw werken op de pediatrie?
Volgens art. 45 § 2 wet uitoefening gezondheidszorg mag de vroedvrouw de verpleegkunde beoefenen onder deze voorwaarden:
De drager van de beroepstitel van vroedvrouw die haar of zijn diploma heeft behaald voor 1 oktober 2018, mag van rechtswege de verpleegkunde uitoefenen onder dezelfde voorwaarden als de dragers van de beroepstitel van gegradueerde verpleegkundige.
De drager van de beroepstitel van vroedvrouw die haar of zijn diploma heeft behaald na 1 oktober 2018, mag van rechtswege de technische verpleegkundige verstrekkingen en de toevertrouwde medische handelingen die tot de verpleegkunde behoren, uitvoeren binnen het terrein van de verloskunde, de fertiliteitsbehandeling, de gynaecologie en de neonatologie.
Dus de vroedvrouw, afgestudeerd na 1/10/2018 mag niet meer ingezet worden op de pediatrie.
De vroedvrouw, afgestudeerd vóór 1/10/2018 kan wel nog werken op de pediatrie, doch beperkt, gezien slechts 25% van het verpleegkundig personeel op deze dienst, niet verpleegkundigen mogen zijn:
Bij arrest van 8 december 2016 nr. 236.692 heeft de Raad van State het koninklijk besluit van 2 april 2014 houdende vaststelling van de normen waaraan het zorgprogramma voor kinderen moet voldoen om erkend te worden, vernietigd.
Dus het KB van 13 juli 2006 houdende vaststelling van de normen waaraan het zorgprogramma voor kinderen moet voldoen om erkend te worden, blijft van toepassing:
Art. 28.
§ 1. Er moeten voldoende verpleegkundigen zijn die naar aantal en kwalificatie aangepast worden aan de aard en het volume van de patiëntenproblemen.
§ 2. Minstens 75 % van het verplegend en verzorgend personeel werkzaam in het zorgprogramma moet bestaan uit gegradueerde pediatrisch verpleegkundigen, bachelors in de verpleegkunde met een specialisatie in de pediatrie of verpleegkundigen die op de datum van bekendmaking van dit besluit in het Belgisch Staatsblad, minstens vijf jaar effectief ervaring hebben op een erkende dienst voor kindergeneeskunde (kenletter E).
§ 3. Er dient 24 uur op 24 minstens één verpleegkundige, behorende tot de in vorige paragraaf vermelde 75 % gekwalificeerde verpleegkundigen, aanwezig te zijn op de verpleegafdeling.
(Advocaat dr. Marlies Eggermont, 30/05/2023)
Mag een vroedvrouw syntocinon toedienen zonder voorschrift van een arts?
Een vroedvrouw die geen voorschrijfrecht heeft, dient deze medicatie in principe toe op voorschrift/instructie van de arts. Want het toedienen van syntocinon tijdens de arbeid of in het postpartum is een verpleegkundige B2-handeling, dus gebeurt op voorschrift van de arts. In het kader van pathologie (bij 'onvoorziene verwikkelingen, cfr. artikel 1, §2 van het KB van 1991 ivm uitoefening van het beroep van vroedvrouw) kan de toediening zonder instructie van de arts om (verdere) schade te vermijden, maar achteraf moet er steeds een voorschrift door de arts worden opgemaakt.
Een vroedvrouw die wel een voorschrijfrecht heeft mag tijdens de arbeid/bevalling, maar ook postpartum oxytocine voorschrijven en toedienen, intramuraal en extramuraal, doch enkel in twee specifieke gevallen, cfr. het KB 15 december 2013 bepalende de lijst van de geneesmiddelen die door de vroedvrouwen autonoom mogen worden voorgeschreven in het kader van de opvolging van normale zwangerschappen, de praktijk van normale bevallingen en de zorg aan gezonde pasgeborene in en buiten het ziekenhuis:
Oxytocin: ampul van 10 IE. IM toediening. Ter preventie van post-partum bloedingen
Oxytocin: ampul van 10 IE. IM toediening. Bevorderen van de sub-uterine involutie.
Buiten deze indicaties kan de toediening enkel gebeuren op voorschrift van de arts.
(Advocaat dr. Marlies Eggermont, 26/05/2023)
Mag een vroedvrouw een zwangerschapsafbreking induceren?
A. Probleemstelling
Wat wordt verstaan onder 'een zwangerschapsafbreking'? Is dit het afbreken van een vitale zwangerschap en/of een niet-vitale zwangerschap?
B. Algemeen wettelijk kader
1. Het Strafwetboek bepaalt:
HOOFDSTUK I. VRUCHTAFDRIJVING
Art. 348. Hij die, al dan niet geneesheer, door enig middel opzettelijk vruchtafdrijving veroorzaakt bij een vrouw die daarin niet heeft toegestemd, wordt gestraft met (opsluiting van vijf jaar tot tien jaar). Indien de gebruikte middelen hun uitwerking hebben gemist, vindt artikel 52 toepassing.
Art. 349. Wanneer de vruchtafdrijving wordt veroorzaakt door geweld, opzettelijk gepleegd, maar zonder het oogmerk om afdrijving te verwekken, wordt de schuldige gestraft met gevangenisstraf van drie maanden tot twee jaar en met geldboete van zesentwintig euro tot driehonderd euro.
Wordt het geweld gepleegd met voorbedachten rade of met kennis van de toestand van de vrouw, dan is de gevangenisstraf zes maanden tot drie jaar en de geldboete vijftig euro tot vijfhonderd euro.
Art. 350.-Art. 351. Opgeheven bij Wet 2018-10-15
Art. 352.Wanneer de middelen, gebruikt met het oogmerk om vruchtafdrijving te verwekken bij een vrouw die er niet in heeft toegestemd, de dood tot gevolg hebben, wordt hij die ze met dat oogmerk heeft aangewend of aangewezen, veroordeeld tot opsluiting van tien jaar tot vijftien jaar.
2. Wet van 15 oktober 2018 betreffende de vrijwillige zwangerschapsafbreking, tot opheffing van de artikelen 350 en 351 van het Strafwetboek, tot wijziging van de artikelen 352 en 383 van hetzelfde Wetboek en tot wijziging van diverse wetsbepalingen:
Art. 3. Hij die een vruchtafdrijving veroorzaakt bij een vrouw die daarmee heeft toegestemd, buiten de voorwaarden bepaald in artikel 2, wordt veroordeeld tot een gevangenisstraf van drie maanden tot een jaar en tot een geldboete van honderd euro tot vijfhonderd euro.
Hij die probeert te verhinderen dat een vrouw vrije toegang heeft tot een instelling voor gezondheidszorg die vrijwillige zwangerschapsafbrekingen uitvoert, wordt veroordeeld tot een gevangenisstraf van drie maanden tot een jaar en tot een geldboete van honderd euro tot vijfhonderd euro.
De vrouw die opzettelijk een vruchtafdrijving laat verrichten buiten de voorwaarden bepaald in artikel 2, wordt gestraft met een gevangenisstraf van een maand tot een jaar en met een geldboete van vijftig euro tot tweehonderd euro.
Wanneer de middelen, gebruikt met het oogmerk om vruchtafdrijving te verwekken, de dood tot gevolg hebben, wordt hij die ze met dat oogmerk heeft aangewend of aangewezen, veroordeeld tot opsluiting van vijf jaar tot tien jaar indien de vrouw daarin weliswaar heeft toegestemd doch de ingreep werd verricht buiten de voorwaarden bepaald in artikel 2.
De bepalingen van boek I van het Strafwetboek, met inbegrip van hoofdstuk VII en artikel 85, zijn van toepassing op de in deze wet bedoelde misdrijven.
Art. 2. De zwangere vrouw mag een arts verzoeken om haar zwangerschap af te breken onder de volgende voorwaarden:
1° De zwangerschapsafbreking moet:
a) onverminderd de bepalingen onder 3° en onder 5°, plaatsvinden voor het einde van de twaalfde week na de bevruchting;
b) onder medisch verantwoorde omstandigheden door een arts worden verricht in een instelling voor gezondheidszorg waaraan een voorlichtingsdienst is verbonden die de zwangere vrouw opvangt en haar omstandig inlicht inzonderheid over de rechten, de bijstand en de voordelen, bij wet en decreet gewaarborgd aan de gezinnen, aan de al dan niet gehuwde moeders en hun kinderen, alsook over de mogelijkheden om het kind dat geboren zal worden te laten adopteren; en die, op verzoek van de arts of van de vrouw, haar hulp en raad geeft over de middelen waarop zij een beroep zal kunnen doen voor de oplossing van de psychologische en maatschappelijke problemen welke door haar toestand zijn ontstaan.
2° De arts tot wie een vrouw zich wendt om haar zwangerschap te laten afbreken, moet:
a) de vrouw inlichten over de onmiddellijke of toekomstige medische risico's waaraan zij zich blootstelt door het afbreken van de zwangerschap;
b) de verschillende opvangmogelijkheden voor het kind dat geboren zal worden in herinnering brengen en, in voorkomend geval, een beroep doen op het personeel van de voorlichtingsdienst bedoeld in de bepaling onder 1°, b), om de daar bepaalde hulp en raad te geven;
c) zich vergewissen van de vaste wil van de vrouw om haar zwangerschap te laten afbreken. De appreciatie over de vaste wil van de zwangere vrouw, op basis waarvan de arts aanvaardt de ingreep uit te voeren, kan niet meer worden aangevochten indien is voldaan aan de in dit artikel bepaalde voorwaarden.
3° De arts kan de zwangerschapsafbreking niet eerder verrichten dan zes dagen na de eerste raadpleging, behoudens indien er voor de vrouw een dringende medische reden bestaat om de zwangerschapsafbreking te bespoedigen. Indien de eerste raadpleging plaatsvindt minder dan zes dagen voor het einde van de termijn bedoeld in de bepaling onder 1°, a), wordt deze termijn verlengd prorata het aantal niet verstreken dagen van de termijn van zes dagen. Indien de laatste dag van die verlenging evenwel op een zaterdag, een zondag of een wettelijke feestdag valt, kan de zwangerschapsafbreking op de eerstvolgende werkdag worden verricht.
4° De ingreep kan pas worden uitgevoerd nadat de vrouw, de dag van de ingreep, schriftelijk te kennen heeft gegeven dat ze vastbesloten is de ingreep te ondergaan. Deze verklaring moet bij het medisch dossier worden gevoegd.
5° Na de termijn van twaalf weken, desgevallend verlengd overeenkomstig 3°, kan de zwangerschap onder de voorwaarden bepaald in de bepalingen onder 1°, b), en 2° tot 4° , slechts vrijwillig worden afgebroken, indien het voltooien van de zwangerschap een ernstig gevaar inhoudt voor de gezondheid van de vrouw of indien vaststaat dat het kind dat geboren zal worden, zal lijden aan een uiterst zware kwaal die als ongeneeslijk wordt erkend op het ogenblik van de diagnose. In dat geval moet de arts tot wie de vrouw zich heeft gewend, de medewerking vragen van een tweede arts, wiens advies bij het dossier wordt gevoegd.
6° De arts of een andere bevoegde persoon van de instelling voor gezondheidszorg waar de ingreep is verricht, moet aan de vrouw de nodige voorlichting verstrekken inzake contraceptiva.
7° Geen arts, geen verpleger of verpleegster, geen lid van het paramedisch personeel kan gedwongen worden medewerking te verlenen aan een zwangerschapsafbreking. De aangezochte arts is gehouden de vrouw bij haar eerste bezoek in kennis te stellen van zijn weigering. Hij vermeldt in dat geval de contactgegevens van een andere arts, van een centrum voor zwangerschapsafbreking of van een ziekenhuisdienst waar ze terecht kan met een nieuw verzoek tot zwangerschapsafbreking. De arts die de vrijwillige afbreking weigert uit te voeren, stuurt het medisch dossier door naar de nieuwe arts die de vrouw raadpleegt.
3. Artikel 63, §1, 2° van de wet op de uitoefening van de gezondheidszorgberoepen bepaalt:
§ 1. Zonder afbreuk te doen aan de uitoefening van de geneeskunde zoals bepaald in artikel 2 wordt onder de uitoefening van het beroep van vroedvrouw verstaan :…
2° het meewerken, samen met de arts, en onder diens verantwoordelijkheid, aan de opvang en de behandeling van vruchtbaarheidsproblemen, van zwangerschappen en bevallingen met verhoogd risico en van pasgeborenen die in levensbedreigende of bijzondere ziektecondities verkeren, alsook aan de zorg die in die gevallen moet worden verleend.
4. Het KB van 1991 inzake de uitoefening van het beroep van vroedvrouw bepaalt:
Art. 6. § 1. Het is de houder of houdster van de beroepstitel van vroedvrouw inzonderheid verboden de volgende handelingen te verrichten :
… 7. Het induceren van een zwangerschapsafbreking.
C. Advies
Er bestaat geen wettelijke definitie van de term vruchtafdrijving, zwangerschapsafbreking of abortus. Algemeen wordt dit omschreven als: “de opzettelijke vernietiging van een embryo of foetus in het lichaam van een zwangere vrouw, ongeacht de daarvoor gebruikte middelen”.
Abortus is enkel nog een misdrijf als de voorwaarden niet voldaan zijn. Het recht op zelfbepaling overheerst bij de vrouw met een zwangerschap van minder dan 12 weken. De start van de termijn is het moment van de bevruchting, niet de laatste menstruatie, zoals voor de medische berekening wel het geval is. De vrouw is “baas in eigen buik” en beslist volledig autonoom tot een abortus.
Na 12 weken zwangerschap moeten specifieke voorwaarden vervuld zijn om een geoorloofde medische abortus te laten plaatsvinden. Het voltooien van de zwangerschap moet een ernstig gevaar inhouden voor de gezondheid van de vrouw of er moet sprake zijn van een foetus die na de geboorte, aan een uiterst zware kwaal (ongeneeslijk) zal lijden.
Abortus veronderstelt de doding van een levende ongeboren vrucht. Een dode embryo of een mors in utero kan niet gedood of vernietigd worden. Er wordt aldus geen strafbaar feit gepleegd als een zwangerschapsafbreking wordt geïnduceerd op een mors in utero.
Pas op, komt de foetus, ondanks het gebruik van vruchtafdrijvende middelen, levend ter wereld, dan kan er wel sprake zijn van een strafbare poging tot abortus, indien de vrouw niet had toegestemd. Overlijdt de baby na de geboorte ten gevolge van de vruchtafdrijving, dan kan er sprake zijn van opzettelijke doding, hetgeen natuurlijk ook strafbaar is. Dus enkel de kwalificatie van het misdrijf verschilt.
Indien er sprake is van een levende vrucht, dan moet de inductie van de zwangerschapsafbreking door een arts gebeuren. Deze medische handeling valt onder het monopolie van de arts. Mocht er nog enige onduidelijkheid zijn inzake de delegeerbaarheid van deze handeling van de arts aan de vroedvrouw, dan is deze door de wijziging van het KB van 1991 (in 2007) weggenomen. Het is de vroedvrouw (zonder enige uitzonderingen) verboden een zwangerschapsafbreking te induceren. Het is de vroedvrouw dus verboden het proces (bijvoorbeeld door het toedienen van Mifegyne/Cytotec) van een zwangerschapsafbreking in gang te zetten.
Is er sprake van een mors in utero, dan kan de vroedvrouw onder de verantwoordelijkheid van de arts, de nodige medische handelingen stellen om de arbeid te induceren.
(Advocaat dr. Marlies Eggermont, 23/05/2023)
Mag een vroedvrouw de NIPT voorschrijven?
Enkel de arts die de zwangerschap opvolgt, mag een NIPT voorschrijven. De vroedvrouw mag dit bijgevolg niet doen.
Antwoord van RIZIV, mail 30/06/2017
Mag een vroedvrouw een bloedafname voorschrijven en op eigen initiatief uitvoeren?
A. PROBLEEMSTELLING
"Onze studenten leren nog dat een bloedname een B2-handeling is (enkel op voorschrift van de arts). Vanuit eigen praktijkervaring weet ik dat vroedvrouwen echter zelf ook bloednames mogen voorschrijven en op eigen initiatief uitvoeren. Ik vroeg me af hoe dit (wettelijk) precies juist zit."
B. WETTELIJK KADER
Artikels 45-64 Gecoördineerde wet 10 mei 2015 betreffende de uitoefening van de gezondheidszorgberoepen KB 1 februari 1991 betreffende de uitoefening van het beroep van vroedvrouw KB 18 juni 1990 houdende vaststelling van de technische verpleegkundige prestaties en de lijst van de handelingen die door een geneesheer aan beoefenaars van de verpleegkunde kunnen worden toevertrouwd, alsmede de wijze van uitvoering van die prestaties en handelingen en de kwalificatievereisten waaraan de beoefenaars van de verpleegkunde moeten voldoen.
C. ADVIES
1. De uitvoering van een bloedafname bij een baby/pasbevallen vrouw
Volgens art. 62, §1 d) Wet Uitoefening Gezondheidszorgberoepen mag de vroedvrouw autonoom de volgende handeling stellen: "preventieve maatregelen, het opsporen van risico's bij moeder en kind". Bijvoorbeeld het onderzoeken van het bilirubinegehalte in het bloed van een baby of het hemoglobinegehalte bij een pasbevallen vrouw vallen onder deze noemer. Dus de vroedvrouw mag autonoom beslissen dat een bloedafname noodzakelijk is. Maar de uitvoering van een dergelijke bloedafname is geen voorbehouden handeling van de vroedvrouw, wel een B2-verpleegkundige handeling. Elke veneuze bloedafname moet dus op voorschrift van een arts gebeuren. Er kan sprake zijn van een mondeling voorschrift (dat zo spoedig mogelijk schriftelijk wordt bevestigd), en dat is voor de uitvoering van deze handeling een vereiste.
2. De uitvoering van een bloedafname bij een zwangere
De uitvoering van een bloedafname bij een zwangere is een ander verhaal. Art. 4. § 2 van het KB 1991 betreffende de uitoefening van het beroep van vroedvrouw bepaalt: “§ 2. De houder of houdster van de beroepstitel van vroedvrouw mag de diagnose van de zwangerschap stellen en moet zwangerschappen met verhoogd risico opsporen door indien nodig een of meerdere van de volgende onderzoeken en handelingen te verrichten of door erop toe te zien dat deze uitgevoerd worden :
1° het wegen;
2° urine-onderzoek;
3° meten van de bloeddruk;
4° meten van de hoogte van de baarmoederfundus;
5° abdominale palpatie;
6° beluisteren van de foetale harttonen;
7° vaginaal toucher en speculum onderzoek; vaginaal toucher en speculum onderzoek;
8° toezicht door cardiotocografie;
9° aanvraag voor echographisch onderzoek uit te voeren door een gespecialiseerd geneesheer;
10° aanvragen van bloedonderzoeken en andere aanvullende onderzoeken in het kader van de uitoefening van het beroep.
Dus in het kader van de opsporing van risico’s mag de vroedvrouw autonoom een bloedafname aanvragen en uitvoeren bij een zwangere. Bij de vaststelling van een pathologie verwijst de vroedvrouw door.
BESLUIT
Voor de uitvoering van een bloedafname bij een baby en een pasbevallen vrouw is een voorschrift van een arts vereist, gezien dit een verpleegkundige B2-handeling is. Voor de bloedafname bij een zwangere is er geen voorschrift van een arts vereist, dit mag de vroedvrouw autonoom aanvragen en uitvoeren.
Marlies Eggermont, jurist
22 november 2018
Aanvulling en verduidelijking van Marlies Eggermont (mail 26/11/2021)
Er dient een onderscheid gemaakt worden tussen het tijdstip van bloedafname en het soort patiënt:
- een baby en een mannelijke patiënt is altijd met een voorschrift van een arts, vermits dit geen voorbehouden handeling voor een vroedvrouw is, dit is een pure B2-verpleegkundige handeling; voor vroedvrouwen afgestudeerd na 1/10/2018 geldt bovendien de beperking dat ze enkel nog mogen handelingen binnen 4 domeinen (fertiliteit, verloskunde, gynaecologie en neonatologie);
- een vrouw (niet (meer) zwanger): steeds een B2-verpleegkundige handeling ongeacht de reden van zorgverlening (gynaecologisch; anticonceptie, pre-conceptioneel of pas bevallen); dit valt volledig binnen de bevoegdheid van de vroedvrouw, maar is geen voorbehouden bevoegdheid; hiervoor zou een aanpassing van het KB 1991 betreffende de bevoegdheid van de vroedvrouw nodig zijn
- een zwangere vrouw: voorbehouden bevoegdheid van de vroedvrouw, geen voorschrift van de arts nodig; dus hier vallen alle bloedafnames onder tijdens de zwangerschap, ook deze om de diagnose van een zwangerschap te stellen, cfr. KB 1991.
Hoe zit het precies met de wetgeving omtrent de Permanente Vorming?
Het KB van 1/2/1991 betreffende de uitoefening van het beroep van vroedvrouw bepaalt:
§ 1. De houder of houdster van de beroepstitel van vroedvrouw is verplicht zich door middel van een permanente opleiding van 75 uur op vijf jaar, op de hoogte te houden van de evolutie in de domeinen van de beroepsuitoefening.
§ 2. Indien wordt vastgesteld dat de betrokkene niet beantwoordt aan de voorwaarde gesteld in § 1, dan krijgt zij/hij een waarschuwing.
§ 3. Indien wordt vastgesteld dat na het verstrijken van een periode van een jaar, te rekenen vanaf de waarschuwing, de betrokkene niet is begonnen met het volgen of vervolledigen van de permanente opleiding, kan haar/zijn beroepstitel na advies van de Federale Raad voor de Vroedvrouwen worden ingetrokken.
§ 4. De controle op de naleving van dit artikel gebeurt door de Minister tot wiens bevoegdheid de Volksgezondheid behoort.
In verband met de permanente vorming van vroedvrouwen verscheen in het Belgisch Staatsblad van 5 mei 2010 een ministeriële omzendbrief. Deze brief bevat informatie over de modaliteiten in verband met het aantal uren permanente vorming dat door vroedvrouwen moet gevolgd worden. De opleidingen moeten niet meer worden goedgekeurd door de Federale Raad voor de Vroedvrouwen, maar de andere modaliteiten blijven van kracht.
De permanente opleidingen, die werden gevolgd in het kader van de uitoefening van het beroep van vroedvrouw in de periode vanaf 30 juli 2007 tot op de datum van de ministeriële omzendbrief, zullen op basis van aanwezigheidsattesten in aanmerking komen. Iedere vroedvrouw dient deze attesten te bewaren in het licht van een eventuele controle.
(Advocaat dr. Marlies Eggermont, 23/05/2023)
Ik ben vroedvrouw maar ik werk als verpleegkundige. Moet ik ook deze 75 uur bijscholing volgen op 5 jaar?
Een vroedvrouw die dus werkzaam is als verpleegkundige dient op zich de opleiding niet te volgen, want het gaat over beroepsgebonden vorming, doch het geniet wel de voorkeur indien ze wel nog van plan zou zijn om als vroedvrouw te gaan werken. Dit is ook belangrijk naar kwaliteit van de zorg toe.
Voorlopig wordt er geen onderscheid gemaakt tussen vroedvrouwen die deeltijds of weinig in het beroepsveld staan, bv. lesgevers, stagebegeleiders en vroedvrouwen die voltijds werken op een materniteit, verloskwartier enz...Bij een eventuele controle of klacht zal de appreciatie van de Federale Raad voor de Vroedvrouwen doorslaggevend zijn.
(Advocaat dr. Marlies Eggermont, 23/05/2023)
Moet een verpleegkundige, die op de materniteit werkt, ook deze permanente vorming volgen?
Per oktober 2010 (Mr. J. Vande Moortel en Mr. M. Eggermont):
Een verpleegkundige die sporadisch op een materniteit werkt, hoeft niet de permanente opleiding van 75u te volgen.
Enkel de vroedvrouwen die als vroedvrouw werkzaam (ongeachte de frequentie) zijn, dienen de opleiding te volgen, teneinde de beroepstitel te behouden en te kunnen blijven werken.
Welke titel heeft men na afname van de beroepstitel van vroedvrouw?
Art. 63, voorlaatste lid wet uitoefening gezondheidszorgberoepen (WUG) bepaalt:
De erkenning als houder of houdster van de beroepstitel van vroedvrouw kan worden ingetrokken indien de betrokkene, na een waarschuwing te hebben ontvangen, geen permanente opleiding volgt. De regels inzake intrekking van de erkenning worden, op advies van de Federale Raad voor de Vroedvrouwen, door de Koning vastgesteld.
Dus als een vroedvrouw, afgestudeerd vóór 1/10/2018 haar beroepstitel verliest kan ze niet meer werkzaam zijn als vroedvrouw, maar behoudt ze haar diploma en kan ze nog steeds werken als verpleegkundige binnen de algemene zorg.
Als een vroedvrouw, afgestudeerd na 1/10/2018 haar beroepstitel verliest, verliest ze de mogelijkheid om binnen de verloskunde (voornaamste beroepsterrein) voorbehouden medische handelingen als vroedvrouw te stellen. De mogelijkheid om als verpleegkundige werkzaam te zijn kan wel nog binnen 4 domeinen: verloskunde, fertiliteit, gynaecologie en neonatologie, cfr. art. 45, §2, lid 2 WUG. Het weze duidelijk dat enkel de laatste 3 terreinen nog in realiteit zullen openstaan voor de vroedvrouw zonder beroepstitel, want binnen de verloskundige zorg zijn de verpleegkundige taken zeer beperkt, dit is vooral voorbehouden voor de vroedvrouw/arts. Naar kwaliteitsvolle zorg toe, stelt zich wel de vraag in hoeverre een vroedvrouw die haar beroepstitel is verloren door het niet volgen van de regelgeving inzake permante vorming nog voldoende kennis/expertise heeft om patiënten te verzorgen binnen de terreinen fertiliteit, gynaecologie en neonatologie.
(Advocaat dr. Marlies Eggermont, 23/05/2023)
Welke medicatie mag de vroedvrouw zelf voorschrijven en welke medicatie mag een vroedvrouw toedienen op voorschrift van de arts?
Op 14 januari 2014 verscheen het Koninklijk Besluit met betrekking tot het voorschrijfrecht van de vroedvrouw in het Belgische Staatsblad.
Niet elke vroedvrouw zal plots medicatie mogen voorschrijven, een degelijke opleiding is vereist.
De opleidingen Vroedkunde organiseren, in samenwerking met de BMA, de opleiding ‘Gespecialiseerde toegepast farmacologie’. Vroedvrouwen die hun diploma voor 1 oktober 2014 behaald hebben, moeten deze bijkomende opleiding van minimum 30 uren volgen. Na het succesvol volgen van de opleiding moet de vroedvrouw zich laten registeren bij de Federale Overheidsdienst (FOD) Volksgezondheid. Studenten vroedkunde die afstuderen na 1 oktober 2014, ontvangen op hun diploma-supplement een duidelijke vermelding dat hen de mogelijkheid geeft om geneesmiddelen voor te schrijven.
De vroedvrouw mag niet zomaar alle geneesmiddelen voorschrijven. Reeds enkele jaren geleden is er een advies betreffende de lijst van geneesmiddelen die de vroedvrouwen in het kader van hun activiteiten mogen voorschrijven gegeven door de Federale Raad voor de Vroedvrouwen en de Koninklijke Academie voor Geneeskunde. Deze geneesmiddelen mogen voorgeschreven worden tijdens het toezicht op de normale zwangerschap, de normale bevalling en de eerste drie maanden van het postpartum. Op 19 september 2016 verscheen in het Staatsblad het Koninklijk Besluit van 1 september 2016 dat een wijziging en uitbreiding voorziet van de oorspronkelijk lijst (KB van 15 december 2013) van geneesmiddelen die mogen worden voorgeschreven. De lijst werd bij koninklijk besluit van 31 januari 2018 vervangen door onderstaande lijst.
Medicatie in het kader van de normale zwangerschap
- Foliumzuur: tabletten van 0,4 mg of 4 mg (specialiteit of magistrale bereiding). Primaire of secundaire preventie van neurale buisdefecten.
- Metoclopramide: tabletten van 10 mg, siroop van 5 mg/5 ml. Anti-emeticum.
- Paracetamol: tabletten van 0,5 - 1g, zetpillen van 600 mg. Pijnstillend, koortswerend.
- Anti-infectieuze vaginale crèmes en ovules: behandeling van symptomatische vaginale infecties.
- Nitrofurantoïne: tabletten van 50 - 100 mg. Ontsmettingsmiddel bij asymptomatische urinaire infectie (tot de 36ste week van de zwangerschap).
- Anti-Rho immunoglobuline D: IM ampullen. Preventie van iso-immunisatie bij rhesus negatieve moeders.
- Influenza vaccin: preventie van griep.
- Combinatievaccin kinkhoest - difterie - tetanus: beschermt de baby tijdens de eerste weken tegen verschillende ziektes in afwachting van zijn vaccinatie.
- Orale preparaten met ijzer: behandeling van een te laag ferritine gehalte.
- Ranitidine: 150 mg.
- Omeprazole: 20 mg. Behandeling van reflux.
- Gemicroniseerde progesteron: 200 mg. Orale en/of vaginale toediening. Preventie van symptomatische activiteit van de uterus.
Geneesmiddelen tijdens de arbeid en de bevalling
- Lidocaïne chloorhydraat.
- Mepivacaïne chloorhydraat. 1 en 2% zonder adrenaline. Plaatselijke verdoving voor het hechten van het perineum.
- Oxytocin: ampul van 10 IE. IM toediening. Ter preventie van post-partum bloedingen.
- Penicilline G of Amoxicilline via intraveneuze toediening: voor de moeders die GBS (groep-B-streptokokken) positief zijn om besmetting van pasgeborene te voorkomen. In het kader van een ziekenhuisbevalling.
Geneesmiddelen gebruikt tijdens het postpartum
- Oxytocin: ampul van 10 IE. IM toediening. Bevorderen van de sub-uterine involutie.
- Diclofenac: tabletten van 75 mg, zetpillen van 100 mg.Ontstekingsremmend, pijnstillend.
- Ibuprofen: tabletten van 200-400 mg. Ontstekingsremmend, pijnstillend.
- Paracetamol tabletten van 0,5 - 1 g, zetpillen van 600 mg. Pijnstillend, koortswerend.
- Antimycotica en/of antibacteriële crème: lokale behandeling van mycosis of van infecties van de tepels.
- Nystatine suspensie en miconazol gel: orale en/of lokale behandeling van mycosis van de zuigeling.
- Misoprostol: tabletten van 0,2 mg rectaal of oraal.
- Fytomenadion (of vitamine K1): pediatrische ampullen. Preventie van bloedingen bij pasgeborenen.
- Anti-Rho immunoglobuline D: IM in ampullen. Preventie van iso-immunisatie bij rhesus negatieve moeders
- Hepatitis B vaccin: pediatrische vorm "junior".
- Immunoglobulines tegen hepatitis B: onder intramusculaire vorm met een andere injectieplaats dan het vaccin. Enkel bij een bevalling in het ziekenhuis voor pasgeborenen waarvan de moeder HBs antigeen (+) positief is.
- Cabergoline: tabletten van 0,5 mg. Lactatieremming.
- Levonergestrel: tabletten van 0,03 mg. Orale hormonale contraceptiva op basis van zuiver progesteron.
- Desogestrel: tabletten van 0,075 mg. Orale hormonale contraceptiva op basis van zuiver progesteron.
- Ethinyl-estradiol: tabletten van 0,02 mg. Oestro-progestativa zonder progestatif van de 4de generatie.
Inhoud van de urgentietas voor de vroedvrouw die buiten het ziekenhuis werkt
- Medische zuurstof en toedieningsmateriaal (masker,...), Mayo canule.
- Steriele kompressen, verbanden...enz.
- Fysiologisch serum: 1 liter.
- Plasma expander: 1 liter.
- Oxytocin: ampul van 10 IE (5 ampullen). Preventie en behandeling van post-partum bloedingen.
- Misoprostol: tabletten van 0,2 mg rectaal of oraal (1 doos).
- 15-methyl-F2-a-prostaglandine (of carboprost): IM (2 ampullen). Behandeling van ernstige post-partum bloedingen.
- Adrenaline: Epipen, ampul van 0,3 mg. Reanimatie of behandeling van anafylactische shock.
Dit is de lijst van geneesmiddelen die nu voor ons ligt. Jaarlijks komen er echter nieuwe geneesmiddelen op de markt en verdwijnt er ook weer een deel. Afhankelijk van de evolutie zal er in de toekomst een wijziging of uitbreiding van de bevoegdheden kunnen gevraagd worden.
Update: 12/03/2018
Waar kan ik een geneesmiddelenvoorschriftenboekje bekomen?
Sinds 1 november 2019 is de geldigheidsduur van het geneesmiddelenvoorschrift gewijzigd en bijgevolg ook het model van het ‘papieren’ voorschrift. Bovendien moet je sinds 1 januari 2020 de geneesmiddelen elektronisch voorschrijven (met uitzondering van enkele specifieke situaties). Door die nieuwe maatregelen heeft het RIZIV geen dienst meer die voorschriftenboekjes drukt en aflevert sinds 31 oktober 2019.
Om de nieuwe modellen van het ‘papieren’ voorschrift te verkrijgen, kan je een beroep doen op een professionele drukker of zelf je gepersonaliseerde, voorgecodeerde voorschriften afdrukken via de webtoepassing MyRiziv.
Wat is de wettelijke bewaartermijn van de duplicaten van de getuigschriften voor verstrekte hulp (GVVH) en het patiëntendossier?
A. Bewaartermijn GVVH of facturen voor fiscus
Volgens artikel 315 van het Wetboek van de Inkomstenbelastingen moet elke persoon die onderhevig is aan de personenbelasting aan de fiscus, alle boeken en bescheiden kunnen voorleggen die noodzakelijk zijn om het bedrag van zijn belastbare inkomsten te bepalen, dus voor de zorgverlener betekent dit onder meer de duplicaten van de getuigschriften voor verstrekte hulp. Dit kan op papier of elektronisch. Dit kan in het kantoor, agentschap, bijhuis of elk ander beroeps- of privélokaal van de zorgverlener (belastingplichtige), tot het verstrijken van het vijfde jaar of boekjaar volgend op het belastbaar tijdperk.
B. Bewaartermijn dossiers naar kwaliteit en aansprakelijkheid toe
Volgens artikel 9 §6 van de nomenclatuur moet de zelfstandige vroedvrouw haar dossier ten minste vijf jaar, vanaf de laatste geattesteerde verzorging, bewaren. Dit is belangrijk naar RIZIV-controles toe.
Naar aansprakelijkheid toe verjaart een contractuele vordering slechts na tien jaar. Elke zelfstandige vroedvrouw heeft een (vaak mondeling) contract met haar patiënte. Een buitencontractuele vordering (op grond van artikel 1382 BW) verjaart slechts na vijf jaar, te rekenen vanaf de dag volgend op die waarop het slachtoffer kennis heeft gekregen van de schade of van de verzwaring ervan en van de identiteit van de daarvoor aansprakelijke persoon. De vordering verjaart in ieder geval door verloop van twintig jaar vanaf de dag volgend op die waarop het feit waardoor de schade is veroorzaakt, zich heeft voorgedaan.
De wet van 22 april 2019 inzake de kwaliteitsvolle praktijkvoering in de gezondheidszorg (Kwaliteitswet) heeft echter een algemene bewaringsplicht voor de zorgverlener ingevoerd van minimum 30 jaar en maximum 50 jaar te rekenen vanaf het laatste patiëntencontact, intramuraal of extramuraal.
(Advocaat dr. Marlies Eggermont, 23/05/2023)
Een vroedvrouwenpraktijk organiseert een 'giveaway' op social media waarbij ouders een gratis begeleidingspakket kunnen winnen. Mag dit volgens de wet op reclamevoering?
Het principe van reclame binnen de gezondheidszorg staat in artikel 127 Wet betreffende de verplichte verzekering voor geneeskundige verzorging en uitkeringen, gecoördineerd op 14 juli 1994:
"Publiciteit waarin de kosteloosheid van de in artikel 34 bedoelde geneeskundige verstrekkingen wordt vermeld of waarin wordt verwezen naar de tegemoetkoming van de verzekering voor geneeskundige verzorging in de kosten van die verstrekkingen, is in alle gevallen verboden".
Artikel 31 van de wet van 22 april 2019 inzake de kwaliteitsvolle praktijkvoering in de gezondheidszorg zorgt voor wat verduidelijking en hanteert een andere term nl. praktijkinformatie:
"§ 1. De gezondheidszorgbeoefenaar mag praktijkinformatie aan het publiek kenbaar maken.
Voor de toepassing van dit artikel wordt onder praktijkinformatie verstaan iedere vorm van mededeling die rechtstreeks en specifiek, ongeacht de daartoe aangewende plaats, drager of aangewende technieken, tot doel heeft een gezondheidszorgbeoefenaar te laten kennen of informatie te verstrekken over de aard van zijn beroepspraktijk.
§ 2. De gezondheidszorgbeoefenaar mag praktijkinformatie enkel aan het publiek kenbaar maken mits de hierna volgende voorwaarden worden nageleefd:
1° de praktijkinformatie moet waarheidsgetrouw, objectief, relevant en verifieerbaar zijn en ze moet wetenschappelijk onderbouwd zijn;
2° de praktijkinformatie mag niet aanzetten tot overbodige onderzoeken of behandelingen noch mag ze de ronseling van patiënten tot doel hebben.
De praktijkinformatie vermeldt de bijzondere beroepstitel(s) waarover de gezondheidszorgbeoefenaar beschikt. Deze bepaling sluit niet uit dat de gezondheidszorgbeoefenaar ook kan informeren over bepaalde opleidingen waarvoor geen bijzondere beroepstitel bestaat".
Maar deontologische codes leggen soms nog meer beperkingen op, bv. bij de logopedisten, kinés en ook de artsen.
De orde der artsen is strikter, zie dit artikel:
https://www.domusmedica.be/actueel/orde-keurt-deontologische-regel-over-publiciteit-goed
Verschillende vormen van reclame zijn deontologisch gezien niet toegelaten voor artsen:
"De Orde legt meteen ook een lijst vast van zaken die niet zijn toegelaten:
Elke vorm van misleidende publiciteit
Vergelijkende honorariatarieven
Het aanzetten tot overbodige onderzoeken of behandelingen
Publicaties, conferenties en andere mededelingen zonder wetenschappelijk nut of die een commercieel oogmerk hebben
Publicatie van getuigenissen van patiënten
Communicatie van gegevens gedekt door het medisch geheim
Gebruik van een instrument om de bezoekers van een website buiten hun medeweten te identificeren of te profileren
Commerciële promotie van geneesmiddelen of andere gezondheidszorgproducten".
In dit specifieke geval valt de post van de vroedvrouwenpraktijk zeker onder de noemer van praktijkinformatie. Bovendien is de post gericht op het ronselen van patiënten, dus inderdaad niet toegelaten. De wetenschappelijke onderbouw ontbreekt ook volledig. Voor de artsen is elke vorm van enige commerciële publiciteit uitgesloten, voor vroedvrouwen is er nog iets meer ruimte, doch deze post is een brug te ver.
(Marlies Eggermont, advocaat - per mail 24/02/2022)
Wat zijn de rechten van een (on)geboren kind?
Per april 2017 (Marlies Eggermont, advocaat):
A. Rechten van een (on) geboren kind
1. Rechtspersoonlijkheid
Een persoon krijgt pas rechtspersoonlijkheid indien hij levend en levensvatbaar geboren wordt. Dat is de traditionele regel in het burgerlijk recht, met name dat de persoonlijkheid slechts begint bij de geboorte, op voorwaarde dat de foetus levend en levensvatbaar geboren wordt. Dit laatste is een medische beoordeling. Een ongeboren kind heeft echter wel rechten, wanneer dit in het belang is van de aanstaande persoon. Het ongeboren kind moet wel verwekt zijn. Volgens de wet wordt een kind, behoudens tegenbewijs, vermoed te zijn verwekt in het tijdvak van de 300ste tot en met de 180ste dag vóór de geboortedag.1 Pas vanaf die tijdspanne is er sprake van verwekking en kunnen er desgevallend
rechten worden toegekend aan het ongeboren kind. Een typisch voorbeeld hiervan vindt men in het erfrecht. Een ongeboren kind kan begunstigde zijn van een erfenis/schenking/testament van zijn vader (overleden vóór de geboorte), maar wel op voorwaarde dat het levend en levensvatbaar geboren wordt.
Voor zorgverleners werkzaam in de verloskunde is dit principe ook van belang in het kader van de wrongful life en wrongful birth vorderingen. Een wrongful life-vordering is een vordering die ingesteld wordt door de ouders, maar in naam van het (gehandicapte) kind zelf. Het kind vordert vergoeding van de zorgverlener die zijn bestaan niet heeft voorkomen, omdat het liever niet in een dergelijk leven was terecht gekomen. Het kind verwijt de zorgverlener een aandoening niet (tijdig) te hebben onderkend en gesignaleerd aan de ouders met het oog op een therapeutische zwangerschapsafbreking. Een wrongful birth-vordering gaat uit van de ouders en houdt een vordering tot vergoeding in van de opgelopen vermogensschade, voortvloeiend uit de geboorte van het kind. Het typische voorbeeld van een dergelijke zaak is een op echo gemist neuraal buisdefect. Het kind wenste niet met een dergelijke handicap te leven en de ouders kregen niet de kans om tot een abortus te beslissen.
2. Strafrechtelijke bescherming
Los van het bovenvermelde heeft een foetus ook recht op strafrechtelijke bescherming. Het Hof van Cassatie nam in 1987 een innovatief standpunt in. Het Hof oordeelde dat de criteria van het burgerlijk recht om het recht op rechtspersoonlijkheid te erkennen vreemd waren aan de strafrechtelijke materie en de strafwet bescherming verleende aan een foetus die betrokken was in het geboorteproces, maar nog geen leven buiten de baarmoeder heeft gekend.3 ‘In het geboorteproces’ betekent tijdens de bevalling, die zich inzet met de arbeid. Aanleiding van dit cassatiearrest was de veroordeling van een vroedvrouw en een gynaecoloog in 1986 door het Luikse hof van beroep voor de onopzettelijke doding van een tweeling. Eén baby stierf in utero en de andere baby stierf de dag na de geboorte. De gynaecoloog liep ook een veroordeling op wegens schuldig verzuim ten aanzien van de moeder.4 In navolging van deze cassatierechtspraak hebben onzorgvuldigheden begaan vóór de start van de arbeid dan ook telkens tot de vrijspraak van de betrokken zorgverleners geleid. Concreet betekent dit dat de foetus vanaf de start van de arbeid recht heeft op strafrechtelijke bescherming, dus zorgverleners moeten naast de gezondheid van de moeder ook de gezondheid van de foetus bewaken, op straffe van een veroordeling (vaak wegens schuldig verzuim).
3. Uitoefening patiëntenrechten
Eens de baby levend en levensvatbaar geboren is, start de burgerlijke rechtspersoonlijkheid die voor de zorgverlener relevant is. Vanaf dat moment is er sprake van een patiënt die zijn/haar patiëntenrechten kan doen gelden, onder meer het recht op kwalitatieve zorgverlening.
Overeenkomstig de patiëntenrechtenwet van 2002 oefenen de ouders als vertegenwoordiger de patiëntenrechten van hun baby uit. Zijn de zorgverleners (multidisciplinair team) het niet eens met de mening van de vertegenwoordigers (bijv. niet reanimeren), dan kunnen ze deze mening overrulen, indien ze van oordeel zijn dat dit niet in het belang is van de baby. Een goede motivatie in het patiëntendossier is een must. Dus concreet als een baby prematuur geboren wordt, maar medisch gezien een goede overlevingskans heeft, kunnen de zorgverleners beslissen om de baby intensieve zorgen toe te dienen, in strijd met de visie van de ouders, die geen interventie willen
_______________________
1 Art. 326 BW.
2 Art. 725 en 906 BW.
3 Cass. 11 februari 1987, Vl.T.Gez. 1987, 41, noot J.J. ANDRÉ, JLMB 1987, 630, noot M. PREUMONT en JT 1987,
738, noot F. KEFER.
4 Luik 25 juni 1986, JL 1986, 674.
Update: 6/6/2017
Wie is er bevoegd om bij te spuiten bij een epidurale verdoving. Mag een gynaecoloog bijspuiten?
Per juni 2022 (Marlies Eggermont, advocaat):
Anesthesie is een voorbehouden bevoegdheid van een arts gespecialiseerd in de anesthesie. Dat is het principe. Delegatie van bepaalde taken is mogelijk, doch zeer begrensd.
Via deze link vindt u een advies van de Nationale Orde van artsen inzake de delegatie van handelingen inzake anesthesie.
Het KB van 1991 ivm de bevoegdheid van de vroedvrouw voorziet in artikel 6 de voorwaarden voor de assistentie van de vroedvrouw bij de plaatsing van een epidurale verdoving door een anesthesist:
§ 2. In afwijking van paragraaf 1, punt 3, mag de houder of houdster van de beroepstitel van vroedvrouw, op medisch voorschrift, de medicamenteuze onderhoudsdoses voorbereiden en toedienen via een door de arts geplaatste epidurale katheter met als doel een analgesie te bekomen tijdens de arbeid, de bevalling en het post-partum, uiteraard onverminderd de mogelijkheid voor de houder of houdster van de beroepstitel van vroedvrouw om de anesthesist tijdens de analgesie of de anesthesie te helpen en bij te staan. In elke instelling wordt deze behandeling beschreven in een procedure die minstens de volgende toepassingsvoorwaarden bevat :
- een geneesheer-anesthesist moet beschikbaar zijn in de instelling, voor de duur van de epidurale analgesie, tijdens de arbeid en de bevalling, om eventuele problemen te kunnen oplossen;
- via een individueel schriftelijk voorschrift bepaalt de geneesheer-anesthesist de samenstelling van de analgeticumoplossing en bepaalt de dosis per tijdseenheid;
- de geneesheer-anesthesist injecteert de testdosis en/of de eerste bolus en begint de toediening van de onderhoudsdosis. De houder of houdster van de beroepstitel van vroedvrouw kan overgaan tot het onderhoud van de epidurale analgesie op basis van het medisch voorschrift;
- de houder of houdster van de beroepstitel van vroedvrouw houdt een specifiek blad bij voor de behandeling en de observatie, dat deel uitmaakt van het patiëntendossier;
- de houder of houdster van de beroepstitel van vroedvrouw gaat op medisch voorschrift over tot het terugtrekken van de peridurale katheter
Volgens de nomenclatuur kan alleen een anesthesist een epidurale verdoving aanrekenen in het kader van een verlossing:
Bovenvermelde elementen doen besluiten dat het plaatsen van een epidurale verdoving (in het domein van de verloskunde) voorbehouden is voor een anesthesist.
Doch het onderhouden van de epidurale verdoving (via pompsysteem bijvoorbeeld) kan gedelegeerd worden aan andere zorgverleners (geen anesthesisten), wel een vroedvrouw (zie supra), verpleegkundigen (Voorbereiding en toediening van een medicamenteuze onderhoudsdosis via een door de arts
geplaatste katheter : epidurale, inthratecale, intraventiculair, in de plexus, met als doel een analgesie bij de patiënt te bekomen, cfr. KB 1990 bevoegdheid verpleegkundige), ook een arts natuurlijk. Dus als het 'bijspuiten' onder de noemer van onderhoud valt kan een arts (zonder bepaald specialisme) dit zeker doen.
Hoe zit het precies met de procedure bij een doodgeboren kind?
Per augustus 2022 (Marlies Eggermont, advocaat):
- Probleemstelling
-Naamgeving doodgeboorte. Volgens de wet kan er na 140d (een voornaam) en na 180d tellend vanaf de conceptie een voor en achternaam gegeven worden. Gezien er binnen de vroedkunde geteld wordt in weken, met hoeveel weken zwangerschap komen de 140 dagen en 180 dagen overeen? Dus niet tellend vanaf de conceptie maar tellende in zwangerschapsweken, die wij als vroedvrouwen gebruiken, om de zwangerschapstermijn uit te drukken.
-Vanaf wanneer wordt een doodgeboorte geregistreerd in het geboorteboek en SPE ingevuld en dus gezien als een P (partus) en niet meer als een A (abortus/miskraam). Meer dan 500 gr, groter dan 25 cm en meer dan 22 weken zwangerschap. Zijn dit de voorwaarden om als een P te tellen en niet meer als een A? Is deze 22 weken tellende vanaf de conceptie of geteld in zwangerschapsweken?
Volgens de wet geldt dat van zodra de foetus levend geboren is, de zwangerschapstermijn niet meer uitmaakt. Ook al sterft het kindje kort na de geboorte. Er dient dan een kennisgeving te gebeuren en een aangifte van overlijden. Het kindje krijgt dan een voor- en achternaam. Maar wat met de grijze zone? Wat met de foetussen die geboren worden op bvb 18 weken zwangerschap en bij de geboorte een enkele keer gaspen of enkel een zeer lage hartslag hebben voor enkele minuten tot uren, maar verder geen tekenen van leven vertonen. Deze foetussen wegen soms maar bvb 190 gram. Als je de richtlijn van SPE zou volgen dan worden deze kindjes niet gezien als een P maar als een A. Want ze wegen niet meer dan 500gr, zijn niet groter dan 25 cm en niet verder dan 22 weken zwangerschap. Maar dan zou je wel een kennisgeving moeten doen en een aangifte van overlijden omdat het kindje toch even 'geleefd' heeft. Of worden deze foetussen toch gezien als een laat miskraam en worden deze vervolgens niet aangegeven en dient er bij hen geen kennisgeving te gebeuren?
- 140 dagen zou overeenkomen met 20 weken en 180 dagen met 26 weken. Is dit geteld in zwangerschapsweken (zoals wij als vroedvrouwen over de zwangerschapstermijn praten, dus tellende in echoweken of tellende vanaf de eerste dag van de laatste menstruatie) of in weken tellende vanaf de conceptie?
- Wetgevend kader
Art. 58-59 BW
KB van 17/6/1999 waarbij het opmaken van een jaarlijkse statistiek van de overlijdensoorzaken wordt voorgeschreven
Arbeidswet 16 maart 1971
- Advies
- Zwangerschapsduur in wetgeving
Om de overige adviezen goed te begrijpen is het belangrijk meteen duidelijkheid te scheppen over de zwangerschapsduur.
Zowel in de abortuswetgeving (12w) als in de wetgeving inzake het begin en einde van de persoon (burgerlijk recht) wordt met zwangerschapsduur, de duur van de zwangerschap berekend vanaf de vermoedelijke datum van conceptie (dus niet echo of laatste menstruatie).
Dus 140d zwangerschap is inderdaad 20w zwangerschap juridisch berekend vanaf de conceptie, dus medisch gezien, ongeveer 22w.
De grens van 180d betekent in principe een zwangerschapsduur van 25w en 5d gerekend vanaf de conceptie, medisch gezien mag men er opnieuw ongeveer 2w bijrekenen. (conform advies UZ Leuven)
De facto is er dus enige ruimte voor medische appreciatie, al naargelang bepaalde grenzen worden bereikt.
- Naamgeving doodgeboorte
Artikel 58 en 59 van het Burgerlijk wetboek stellen:
Art. 58. § 1. Wanneer een kind overleden is op het ogenblik van de vaststelling van de bevalling door de arts of de vroedvrouw na een zwangerschapsduur van honderdtachtig dagen te rekenen van de verwekking, maakt de ambtenaar van de burgerlijke stand een akte van een levenloos kind op, op basis van een medisch attest voorgelegd door een persoon die de inlichtingen kan meedelen welke vereist zijn voor het opmaken van de voornoemde akte.
§ 2. Wanneer een kind overleden is op het ogenblik van de vaststelling van de bevalling door de arts of de vroedvrouw na een zwangerschapsduur van honderdveertig dagen tot honderdnegenenzeventig dagen te rekenen van de verwekking, maakt de ambtenaar van de burgerlijke stand op basis van een medisch attest en op verzoek van de moeder of op verzoek van de vader of de meemoeder die is gehuwd met de moeder of die een prenatale erkenning heeft gedaan, of, op verzoek van de vader of de meemoeder die niet is gehuwd met de moeder noch het verwekt kind heeft erkend en met toestemming van de moeder, een akte van een levenloos kind op.
§ 3. Het kind dat overleden is op het ogenblik van de vaststelling van de bevalling door de arts of de vroedvrouw, heeft geen rechtspersoonlijkheid.
De akte van een levenloos kind heeft geen rechtsgevolgen uitgezonderd deze uitdrukkelijk door de wet bepaald.
Art. 59. De akte van een levenloos kind vermeldt :
1° de datum, de plaats, het uur van de bevalling en het geslacht van het kind;
2° de zwangerschapsduur;
3° de naam, de voornamen, de geboortedatum en de geboorteplaats van de moeder;
4° de naam, de voornamen, de geboortedatum en de geboorteplaats van de vader of de meemoeder, die gehuwd is met de moeder of die een prenatale erkenning heeft gedaan, of, op zijn of haar verzoek en met toestemming van de moeder, de naam, de voornamen, de geboortedatum en de geboorteplaats van de vader of de meemoeder die niet gehuwd is met de moeder noch het verwekt kind heeft erkend;
5° de voornamen van het kind, indien om de vermelding ervan wordt verzocht;
6° de naam van het kind waarvan de moeder bevallen is na een zwangerschapsduur van honderdtachtig dagen te rekenen van de verwekking, indien om de vermelding ervan wordt verzocht.
Voor de toekenning van de naam bedoeld in het eerste lid, 6°, zijn de artikelen 335 en 335ter van overeenkomstige toepassing.
Vanaf 31 maart 2019 is de relevante wetgeving ingrijpend gewijzigd.
De wetswijziging houdt (wat de termijn betreft) in dat er reeds na een zwangerschapsduur van meer dan 140 dagen een akte van een levenloos kind kan worden opgemaakt. Het verschil met 180 dagen is dat vanaf 180 dagen een akte van een levenloos kind moet worden opgemaakt. Een ander verschil is dat bij een levenloos geboren kind na een zwangerschapsduur van meer dan 180 dagen kan gevraagd worden om de familienaam van het kind te vermelden in de akte van een levenloos kind.
De bepaling van de zwangerschapsduur in dit stadium is zeer belangrijk, want dit heeft een impact op de regeling inzake aangifte en plicht tot begrafenis/crematie voor de ouders. Deze verschilt immers naargelang de zwangerschapsduur en of de baby geleefd heeft of levenloos werd geboren. Dit heeft niet te onderschatten financiële implicaties (kosten begrafenis/crematie).
- Baby is overleden vóór een zwangerschapsduur van 180 dagen (vanaf conceptie)
Wanneer een kind overleden is op het ogenblik van de vaststelling van de bevalling door de arts of de vroedvrouw na een zwangerschapsduur van honderdveertig dagen tot honderdnegenenzeventig dagen te rekenen van de verwekking, maakt de ambtenaar van de burgerlijke stand op basis van een medisch attest en op verzoek van de moeder of op verzoek van de vader of de meemoeder die is gehuwd met de moeder of die een prenatale erkenning heeft gedaan, of, op verzoek van de vader of de meemoeder die niet is gehuwd met de moeder noch het verwekt kind heeft erkend en met toestemming van de moeder, een akte van een levenloos kind op.
Dus voor baby’s geboren vanaf 20 weken (140 dagen) kan de ambtenaar een akte van een levenloos kind opmaken, maar enkel op verzoek van de ouder(s). In deze akte kan de naam van de baby worden opgenomen. Nadien vindt een begrafenis/crematie plaats op verzoek van de ouders.
Inzake de begrafenisregeling blijft de Omzendbrief van 10.03.2006 betreffende de toepassing van het decreet van 16 januari 2004 op de begraafplaatsen en de lijkbezorging en de uitvoeringsbesluiten van toepassing (artikel 15, § 2):
“7. Levenloos geboren kinderen die de wettelijke levensvatbaarheidgrens nog niet hebben bereikt, worden na een zwangerschapsduur van ten volle 12 weken op verzoek van de ouders begraven of gecremeerd”.
- Baby is overleden na een zwangerschapsduur van 180 dagen of meer
Het Burgerlijk Wetboek bepaalt in artikel 58: “Wanneer een kind overleden is op het ogenblik van de vaststelling van de geboorte door de arts of de vroedvrouw, maakt de ambtenaar van de burgerlijke stand een akte van een levenloos kind op, op basis van het medisch attest”. In de nieuwe wetgeving staat er expliciet bij “na een zwangerschapsduur van honderdtachtig dagen te rekenen van de verwekking”, voor alle duidelijkheid. In deze akte kan de naam van de baby worden opgenomen. Er is een wettelijke plicht tot begrafenis/crematie.
- Baby wordt levend geboren, maar overlijdt
De normale procedure inzake aangifte van een geboorte en het vaststellen van het overlijden zijn van toepassing. De ambtenaar van de burgerlijke stand van de plaats van overlijden maakt een akte van overlijden op, van zodra hem een overlijdensattest wordt voorgelegd dat werd opgesteld door de arts die het overlijden heeft vastgesteld. De akte van overlijden vermeldt:
1° de naam, de voornamen, de geboortedatum en geboorteplaats van de overledene
2° de plaats, de datum en het uur van het overlijden of het levenloos aantreffen.
Er is een wettelijke plicht tot begraven.
Het vaststellen van een overlijden van een baby vereist een medische beoordeling van een arts. Het vaststellen van leven van een baby is ook een medische beoordeling, maar dat kan ook gebeuren door een andere zorgverlener, zoals een vroedvrouw. Of het gaspen of zeer lage hartslag een indicatie van een ‘levende’ foetus is, wordt niet in de wet vermeld. Dit is een puur medisch wetenschappelijke beslissing.
- Registratie geboorteboek en SPE
Inzake de registratie is volgend schema wel belangrijk qua zwangerschapsduur:[1]
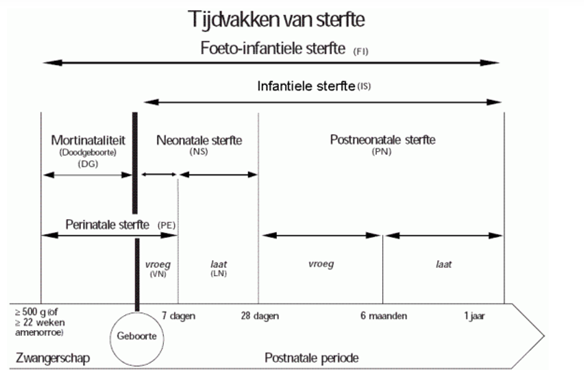
Op de site van het Vlaams Agentschap wordt verwezen naar de relevante wetgeving:[2]
“Het KB van 17.06.99 betreffende het opstellen van een doodsoorzakenstatistiek bepaalt dat als doodgeboren moet worden geregistreerd: "elk levenloos ter wereld gekomen kind met een geboortegewicht van tenminste 500 gram of, indien het gewicht niet gekend is, geboren na een zwangerschap van tenminste 22 weken of met een daarmee overeenstemmende lichaamslengte van tenminste 25 cm". Deze definitie is conform aan de richtlijnen van de Wereldgezondheidsorganisatie inzake nationale statistieken.
De officiële doodsoorzakenstatistiek kan bijgevolg een onderschatting inhouden van het aantal foetale sterfgevallen tussen de 22e en 26-28e zwangerschapsweek.
Om dit op te vangen registreert het Studiecentrum voor Perinatale Epidemiologie (SPE) sinds 2007 op anonieme wijze alle doodgeboren kinderen die niet officieel worden aangegeven. Vanaf 1 januari 2017 gebeurt ook dit rechtstreeks door het agentschap zelf. Zo zijn we toch in staat een volledigere statistiek van doodgeboorte in Vlaanderen op te stellen”.
Dus volgens het ‘KB van 17/6/1999 waarbij het opmaken van een jaarlijkse statistiek van de overlijdensoorzaken wordt voorgeschreven’ is een doodgeboorte noodzakelijk om te registeren onder de volgende voorwaarde:
“Onder doodgeboorte verstaat men elke foetale sterfte indien het gewicht bij de geboorte gelijk of hoger is dan 500 g (of indien het gewicht bij de geboorte niet gekend is, die de overeenstemmende zwangerschapsduur (22 volle weken) of de overeenstemmende lichaamslengte (25 cm van kruin tot hiel)) heeft bereikt”.
De zwangerschapsduur wordt in dit KB berekend vanaf de laatste maandstonden (zoals vermeld in de tabel). Dus voor zwangerschappen onder de 22w (maandstonden) bestaat er geen wettelijke registratieplicht van een doodgeboorte qua statistiek naar de overheid toe. Weegt de baby echter meer dan 500g dan is er wel een registratieplicht, want dit is het eerste criterium.
Er is ook geen aangifteplicht van de arts/vroedvrouw naar de burgerlijke stand toe bij zwangerschappen onder de 140d (conceptie) of 22w medisch gezien (zie supra).
Vanaf wanneer dat een patiënte bevalt of een miskraam doet, is opnieuw in se een medische beoordeling. Maar in het kader van moederschapsrust is artikel 39, lid 2 van de Arbeidswet wel van belang:
“Wanneer de werkneemster bevalt van een levenloos kind, wordt de arbeidsonderbreking toegekend op voorwaarde dat de zwangerschap minimaal honderdtachtig dagen heeft geduurd te rekenen van de verwekking.”
Moederschapsrust wordt dus toegekend voor elke bevalling van een levend geboren kind, ongeacht de duur van de zwangerschap. Wordt het kind doodgeboren, dan spreekt men pas van bevalling en dus recht op moederschapsrust, wanneer de zwangerschap minstens 180 dagen geduurd heeft (vanaf conceptie). Een zwangerschap minder dan 180 dagen wordt juridisch gekwalificeerd als een miskraam en dit wordt als gewone arbeidsongeschiktheid gezien.
- Besluit
Het is best een complexe materie.
De bepaling van de zwangerschapsduur bij een levenloos geboren kind is cruciaal voor de aangifteplicht van de zorgverlener naar de burgerlijke stand toe, de mogelijkheden van de ouders qua naamgeving, de plichten qua begrafenis/crematie, de registratieplicht van de zorgverlener inzake doodgeboorte en het recht op moederschapsrust.
De grens ligt in principe op 180d (vanaf conceptie) zwangerschap. Bij een levenloos geboren kind na een zwangerschapsduur van 180d is er een aangifteplicht van de zorgverlener naar de burgerlijke stand toe, wordt er een akte levenloos kind opgemaakt (met naam en voornaam baby) en volgt er een begrafenis/crematie. Alle rechten qua moederschapsrust ontstaan. Er is zeker sprake van een bevalling. Er is een registratieplicht van de zorgverlener qua statistiek.
Bij een zwangerschapsduur van 140d (vanaf conceptie) is er een keuze voor de ouders. Geeft de zorgverlener het overlijden aan, dan maakt de burgerlijke stand een akte levenloos kind op (met voornaam baby) en hebben de ouders de keuze tot begrafenis/crematie. Er is geen recht op moederschapsrust (miskraam). Er is ook een registratieplicht van de zorgverlener qua statistiek.
Bij een zwangerschapsduur van minder dan 140d (vanaf conceptie) is er geen aangifteplicht, geen registratieplicht, tenzij bij een geboortegewicht van 500g.
Marlies Eggermont
[1]https://www.zorg-en-gezondheid.be/node/1402
[2]Databestand: Sterftecertificaten zuigelingen (en geboortecertificaten) | Zorg en Gezondheid (zorg-en-gezondheid.be)
Blijf je nog op je honger zitten, kan je geen antwoord vinden op je vraag? Contacteer ons via het contactformulier of neem telefonisch contact met ons op.